Psoriatic Arthritis (PsA) merupakan penyakit radang sendi yang ada kaitan dengan penyakit kulit psoriasis. Bilangan penghidap PsA di kalangan lelaki dan perempuan adalah hampir sama. Kira-kira 30% pesakit psoriasis menghidapi PsA, manakala di kalangan pesakit psoriasis di Malaysia, lebih kurang 15-20% menghidapi PsA. Kebanyakan pesakit mendapat radang sendi selepas psoriasis melibatkan kulit. Namun demikian, radang sendi boleh terjadi lebih awal dari penyakit kulit psoriasis di kalangan 13-17% pesakit. Terdapat juga pesakit PsA yang tidak dikesan walaupun telah melibatkan kulit dalam lingkungan 15%. Tahap teruk penyakit kulit tiada kaitan dengan tahap teruk radang sendi.
Tanda-tanda Penyakit
Radang sendi PsA mempunyai pelbagai bentuk. PsA boleh melibatkan sendi-sendi tangan dan kaki, tulang belakang atau kedua-duanya. Ia kerap kali melibatkan banyak sendi (polyarthritis) tetapi boleh juga melibatkan bilangan sendi yang sedikit (oligoarthritis). Di samping itu, keradangan tendon, ligament dan synovium (enthesitis), keradangan sarung sekeliling tendon (tenosynovitis), serta bengkak jari tangan atau jari kaki (dactylitis) boleh juga berlaku.
 |
| Sumber: www.liberatehealth.us/liberate_condition/psoriatic-arthritis-2/psoriatic arthritis/ |
Pesakit yang menghidapi PsA lazimnya mengadu sakit dan ketegangan pada sendi yang terlibat. Ketegangan sendi biasanya lebih teruk di waktu pagi dan berlanjutan melebihi 30 minit. Ketegangan ini bertambah teruk sekiranya sendi tersebut tidak digerakkan untuk jangkamasa yang panjang, dan bertambah baik dengan aktiviti fizikal. Kira-kira 70% pesakit yang menghidapi radang sendi mempunyai riwayat penyakit psoriasis. Pemeriksaan fizikal menunjukkan sendi yang bengkak dan sakit.
Bentuk-bentuk Klinikal Psoriatic Arthritis
Terdapat lima bentuk klinikal PsA:
- Distal arthritis – keradangan sendi hujung jari
- Asymmetric oligoarthritis – kurang daripada lima sendi kecil dan/atau besar terlibat dengan distribusi yang tidak sekata/simetri
- Symmetric polyarthritis – menyerupai penyakit Rheumatoid Arthritis
- Arthritis mutilans – keradangan sendi teruk yang merosakkan sendi dengan kecacatan sendi
- Spondyloarthritis – termasuk keradangan sendi-sendi pinggul dan tulang belakang
Bentuk-bentuk klinikal ini boleh saling bertindih di antara satu sama lain.
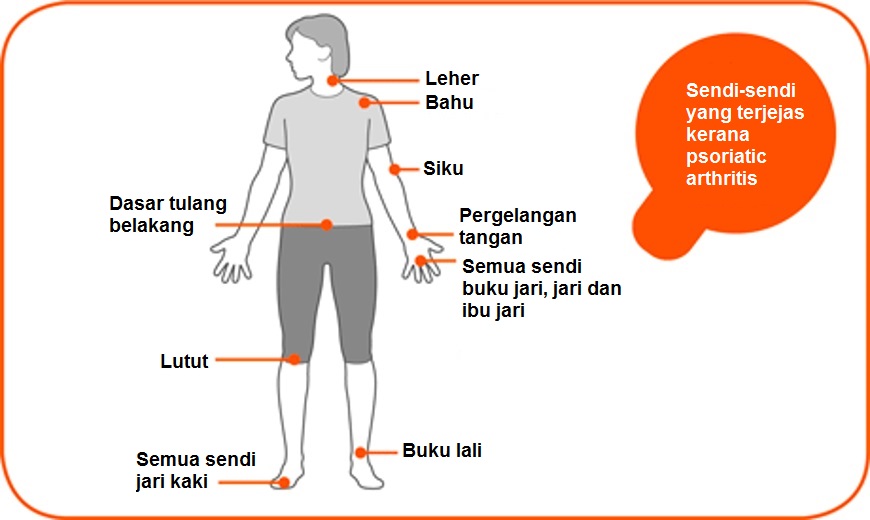 |
| Sumber: http://www.arthritisresearchuk.org/arthritis-information/conditions/psoriatic-arthritis/symptoms.aspx |
Siasatan
Siasatan makmal untuk PsA tidak spesifik dan hanya mencerminkan reaksi keradangan akut atau kronik. Tiada ujian makmal yang khusus untuk PsA, dan tiada ujian untuk membezakannya dari penyakit radang sendi yang lain. Namun begitu, siasatan pengimejan dan analisa cecair sendi boleh dilakukan untuk membezakan penyakit-penyakit sendi yang lain dari PSA seperti rheumatoid arthritis, osteoarthritis, gout dan reactive arthritis.
Rawatan
Objektif rawatan PsA adalah untuk mengawal radang sendi serta mengelakkan kesakitan dan kerosakan sendi. Rawatan memerlukan usahasama di antara pakar reumatologi dan pakar dermatologi kerana terdapat perbezaan respon di antara kulit dan sendi dengan ubatan tertentu.
Strategi rawatan PsA perlu bermula dengan penilaian tahap aktiviti penyakit serta kerosakan sendi; rujukan semua pesakit untuk rawatan fizikal dan carapulih anggota, termasuk panduan senaman, perlindungan sendi, dan alat sokongan yang sesuai; pendidikan mengenai penyakit tersebut dan kesan stres ke atas penyakit; serta arahan penggunaan ubat sapuan dan ubat makan yang betul.
Ubat tahan sakit non-steroidal anti-inflammatory drugs (NSAIDs) sahaja mencukupi untuk penyakit yang tidak teruk. Sekiranya keradangan sendi tetap aktif walaupun dengan NSAIDs, ubat disease-modifying anti-rheumatic drug (DMARD) seperti methotrexate (MTX) diperlukan. Ubat leflunomide atau sulfasalazine boleh digunakan sebagai alternatif kepada MTX.
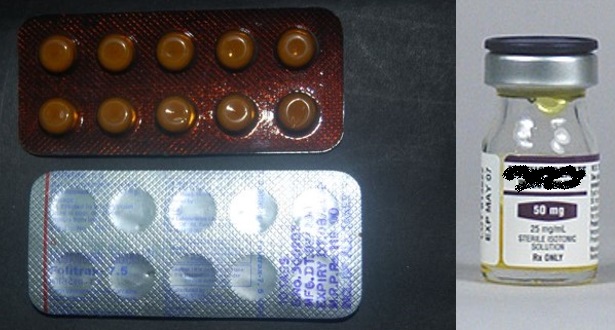 |
| Sumber: Jabatan Dermatologi, Hospital Kuala Lumpur |
Bagi pesakit-pesakit di mana keradangan sendi tidak berkurangan dengan MTX, ubat Biologics seperti Adalimumab, certolizumab pegol, golimumab (tumor necrosis factor (TNF) inhibitor), Ustekinumab (interleukin(IL) -12/23 inhibitor), secukinumab (interleukin(IL) -17 inhibitor) boleh digunakan untuk rawatan PsA. Penggunaan ubat makan steroid untuk pesakit PsA patut dielakkan, kecuali ketika mengalami serangan keradangan sendi akut.
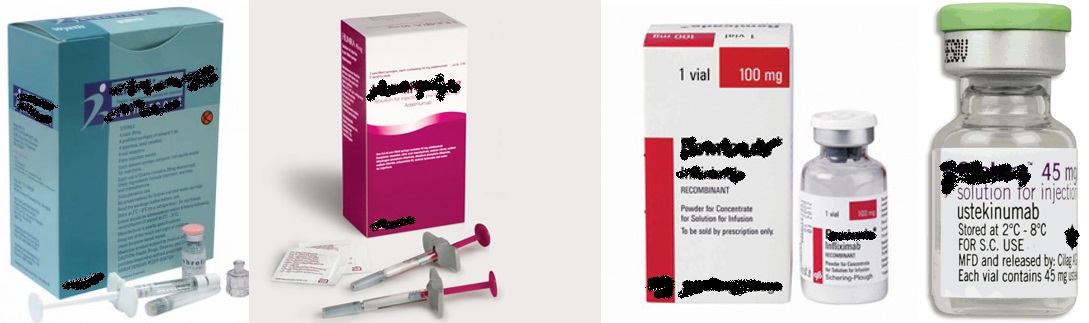 |
| Sumber: Open access, Google Images |
Cara-cara mengelakkan kerosakan sendi
Mengesan penyakit dan memulakan rawatan awal merupakan faktor utama dalam mengelakkan kerosakan serta kehilangan fungsi sendi. Ini boleh dicapai melalui strategi rawatan multi-disiplin yang merangkumi pakar reumatologi, pakar dermatologi, jurupulih anggota dan jurupulih carakerja, di samping pendidikan pesakit yang intensif mengenai penyakit dan pentingnya mematuhi rawatan.
Rujukan
- Malaysian Psoriasis Registry Annual Reports 2007-2011
- Wright V, Moll JM. Psoriatic arthritis. Bull Rheum Dis 1971; 21:627
- Cohen MR, Reda DJ, Clegg DO. Baseline relationships between psoriasis and psoriatic arthritis: analysis of 221 patients with active psoriatic arthritis. Department of Veterans Affairs Cooperative Study Group on Seronegative Spondyloarthropathies. J Rheumatol 1999; 26:1752
- Cuéllar ML, Citera G, Espinoza LR. Treatment of psoriatic arthritis. Baillieres Clin Rheumatol 1994; 8:483
- Chandran V, Schentag CT, Gladman DD. Reappraisal of the effectiveness of methotrexate in psoriatic arthritis: results from a longitudinal observational cohort. J Rheumatol 2008; 35:469
- Heiberg MS, Kaufmann C, Rødevand E, et al. The comparative effectiveness of anti-TNF therapy and methotrexate in patients with psoriatic arthritis: 6 month results from a longitudinal, observational, multicentre study. Ann Rheum Dis 2007; 66:1038
- Saad AA, Symmons DP, Noyce PR, Ashcroft DM. Risks and benefits of tumor necrosis factor-alpha inhibitors in the management of psoriatic arthritis: systematic review and metaanalysis of randomized controlled trials. J Rheumatol 2008; 35:883
- Gottlieb A, Menter A, Mendelsohn A, et al. Ustekinumab, a human interleukin 12/23 monoclonal antibody, for psoriatic arthritis: randomised, double-blind, placebo-controlled, crossover trial. Lancet 2009; 373:633
| Semakan Akhir | : | 23 Ogos 2019 |
| Penulis/Penterjemah | : | Dr. Rajalingam a/l Ramalingam |
| Akreditor | : | Datin Dr. Asmah bt. Johar |
| Penyemak | : | Dr. Nazatul Shima bt. Abd Rahim |







